Более половины злокачественных опухолей
мозга — глиобластомы. Это быстротекущее агрессивное заболевание, не оставляющее
человеку шансов прожить еще хотя бы пару лет. Российские ученые работают сразу
в нескольких направлениях, чтобы дать надежду на исцеление.
Поражает весь мозг
Глиомы — это злокачественные опухоли, которые
образуются в головном и спинном мозге, в клетках глии. Их самая агрессивная
стадия — глиобластома. «У нее очень плохой прогноз. Несмотря на лечение, в
среднем больные живут около 15 месяцев», — говорит научный сотрудник
отделения опухолей головы и шеи НИИ онкологии Томского
Научно-исследовательского центра (ТНИМЦ) РАН, кандидат медицинских наук Анастасия
Рябова.
Глиобластома вырастает буквально за два-три месяца,
поэтому какого-либо скрининга для ее раннего выявления не существует. Симптомы
неврологические: головная боль, судороги, двигательные расстройства, потеря
координации. «Похоже на инсульт. Зачастую от него и лечат, а потом
выясняется, что у пациента опухоль», — отмечает врач.
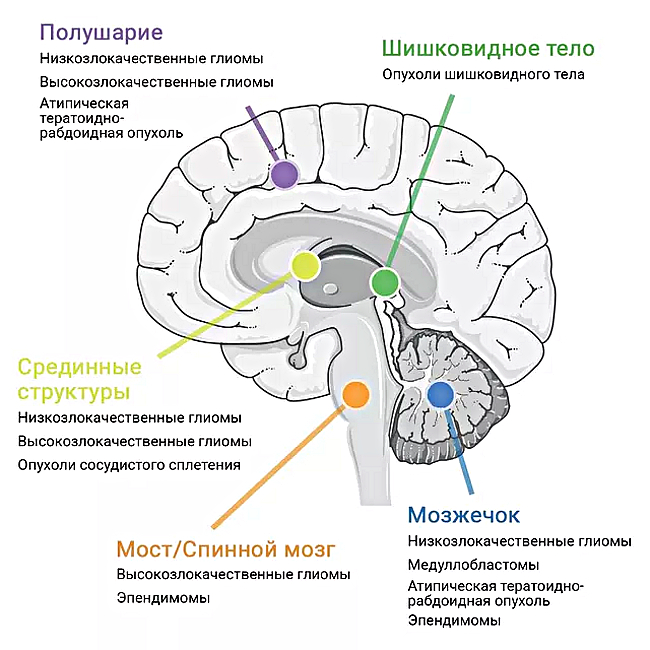
CC BY 4.0 / 2021 Borgenvik, Čančer, Hutter and
Swartling / Местоположение злокачественных опухолей мозга
Человека отправляют на МРТ и, если подозрения
подтверждаются, назначают операцию. Окончательный диагноз ставят по результатам
биопсии с генетическими исследованиями. Затем — химио- и лучевая терапия. Но
болезнь быстро возвращается/
«Дело в том, что глиобластома — это не
локальная опухоль, она распространяется диффузно. Отдельные ее клетки находятся
даже в другом полушарии, поэтому могут быть дистантные рецидивы. Вылечили в
одном месте, а она запрогрессировала в другом»,
— объясняет Анастасия Рябова.
Последний химиопрепарат, эффективный при
глиобластоме, зарегистрировали два десятка лет назад. С тех пор никакого
прогресса. Нужны принципиально новые подходы, которые не только существенно
продлят жизнь больного, но и поддержат его дееспособность.
«Опухоль в головном мозге снижает
качество жизни и родственников пациентов. Зачастую им приходится увольняться,
чтобы ухаживать за близким человеком», — уточняет эксперт.
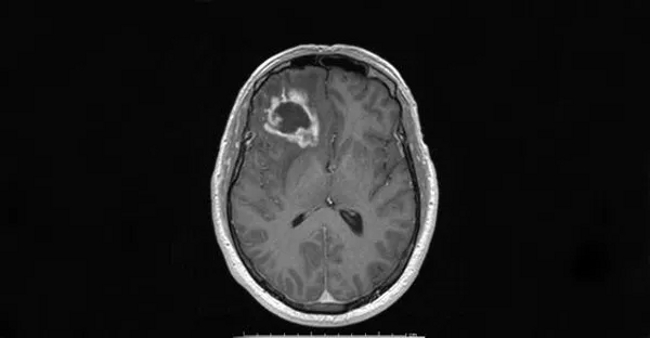
© Gerard Toussaint, Texas A&M Health Science
Center / Опухоль мозга (глиобластома) на МРТ
Уникальный пациент
Пятилетний порог выживаемости при глиобластоме
перешагивают единицы. Одна из них — Мария Юрова. В 2017-м
ей удалили опухоль, но та сразу принялась снова расти. Когда
испробовали все способы лечения, молодая женщина обратилась в НМИЦ онкологии
имени Н. Н. Петрова в Санкт-Петербурге, где занимаются иммунотерапией
опухолей головного мозга. Это экспериментальный метод, подбираемый под
конкретного пациента, чтобы усилить Т-клеточный ответ. Проще говоря, организм
сам начинает уничтожать злокачественное образование. Иммунотерапию еще называют
вакциной от рака. Мария прошла несколько курсов лечения и продолжает бороться с
заболеванием.
Вирусы против рака
Один из перспективных подходов — применение
онколитических вирусов, способных разрушать раковые клетки. В Институте химической
биологии и фундаментальной медицины СО РАН совместно с ГНЦ
«Вектор» и компанией «Онкостар» создали препарат, получивший
разрешение на клинические испытания. Ученые взяли за основу осповакцину,
которую с 1920-х привили миллиардам людей на планете.
«Мы немного подправили вирус, вырезав
гены ростового фактора и тимидинкиназы. Без них он утратил способность
размножаться в каких-либо клетках, кроме раковых, и ослабел примерно в 200
раз», — рассказывает заведующий лабораторией
биотехнологии Института химической биологии и фундаментальной медицины (ИХБФМ)
СО РАН, кандидат биологических наук Владимир Рихтер. В отличие от здоровых
клеток, в раковых сильный метаболизм, там достаточно активных ферментов для
репродукции вируса.
В 2021-м препарат начали испытывать на пациентках в терминальной стадии рака
молочной железы — в НМИЦ онкологии имени Н. Н. Петрова. Сейчас исследования
продолжаются в четырех медицинских центрах. В них участвую около 30 человек.
Осложнений пока не обнаружили. Выяснилось, что лекарство эффективно подавляет
рост клеток опухолей головного мозга. В 2024 году ученые планируют приступить к
клиническим испытаниям препарата для терапии глиом.
В мире одобрен только один препарат на основе
онколитического вируса — «Имлигик» для терапии меланомы. Там вирус
простого герпеса I типа. В Японии в конце прошлого года разрешили
похожее средство для борьбы с глиомами.
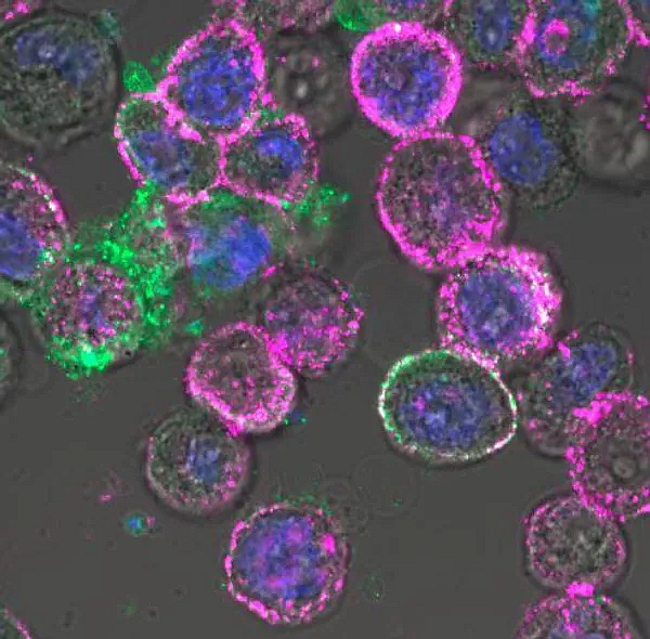
© City of Hope / Одно из применений онколитического
вируса. Проникнув в раковые клетки, он заставляет их активнее вырабатывать
белок CD19 (пурпурного цвета), который служит мишенью для иммунотерапии рака
Точно в цель
«Любое злокачественное новообразование
возникает из одной единственной клетки-предшественницы. В какой-то момент происходит
генетическая поломка, которая заставляет клетку неограниченно и быстро
делиться», — говорит заведующий лабораторией первичного
биоскрининга, клеточных и генных технологий УрФУ (создана по
мегагранту Минобрнауки России) кандидат медицинских наук Всеволод Мелехин. Дело
в том, добавляет он, что в клетке есть две системы: одна стимулирует рост,
другая — наоборот, тормозит. Если баланс нарушается, образуется злокачественная
опухоль.
«Глиобластома возникает в клетках глии —
астроцитах. Молекулярные изменения в них вызывают бурный рост, пролиферацию и
распространение опухоли. Очаг распространяется в окружающие ткани. Это можно
увидеть на МРТ», — продолжает исследователь.
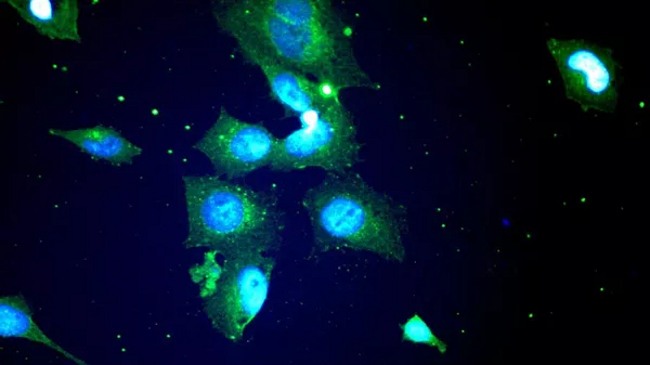
© УрФУ / Микрофотографии клеток глиобластомы
Локализация осложняет диагностику и лечение
глиобластомы. Нельзя отсечь слишком много оперативным путем, потому что
повредишь ткани головного мозга. Из-за гематоэнцефалического барьера годится
далеко не всякая химиотерапия. Нужны особые низкомолекулярные соединения,
которые из кровотока проникнут в мозг. Их синтезируют химики, а биоинформатики
ищут те, что воздействуют на опухоль, причем избирательно, не затрагивая
здоровые ткани.
«Допустим, в опухолевой клетке какой-то
белок выполняет важную функцию, а в здоровой он не столь важен. Его блокировка
убьет опухолевые клетки и не повредит окружающим. Это одно из направлений
разработки лекарств», — уточняет Всеволод Мелехин.
В его лаборатории проверили уже тысячи соединений и
нашли два десятка весьма перспективных. Пять тестируют на культурах клеток.
Если результаты будут хорошие, перейдут к экспериментам с лабораторными
животными.
Источник: РИА
Новости
Текст: Татьяна Пичугина