http://93.174.130.82/news/shownews.aspx?id=3a861fcb-8682-4b37-9cb0-658d9e69175b&print=1
© 2025 Российская академия наук
Биологи выяснили, что клетки рака легкого и рака яичника становятся устойчивыми к цисплатину — одному из химиотерапевтических препаратов — потому, что в ответ на его воздействие они замедляют деление, но не погибают. В то же время клетки колоректального рака используют другую стратегию — они не поддаются попыткам этого препарата запустить в них программу «самоубийства».
Полученные данные могут помочь в разработке подходов к борьбе с устойчивыми к химиотерапии опухолевыми клетками и тем самым повысить шансы пациентов на успешный исход лечения. Результаты исследования, поддержанного грантом Президентской программы Российского научного фонда (РНФ), опубликованы в журнале Cells.
Один из основных способов лечения рака — химиотерапия. В этом случае пациент принимает лекарственные препараты, которые останавливают деление опухолевых клеток, а также запускают в них процессы программируемой гибели, один из которых — апоптоз. Однако раковые клетки благодаря различным механизмам — таким как мутации в генах, «откачивание» лекарств, изменение метаболизма и других — способны приобретать устойчивость к используемым препаратам, в результате чего химиотерапия после нескольких курсов становится неэффективна. Учёные пытаются понять, почему опухоли «уходят» от действия препаратов: благодаря тому, что клетки, например, блокируют процесс апоптоза, или тому, что изменяют скорость деления.
Сотрудники Института молекулярной биологии им. В.А. Энгельгардта РАН и Московского государственного университета им. М.В. Ломоносова решили исследовать этот вопрос. Авторы изучили четыре линии опухолевых клеток различного происхождения: два типа клеток рака легкого, клетки колоректального рака (рака толстой или прямой кишки) и рака яичника. На основе этих линий учёные в лабораторных условиях получили устойчивые к химиотерапии культуры.
Для этого четыре раза с интервалом в несколько дней клетки обрабатывали цисплатином — веществом, используемом в медицинской практике для лечения указанных выше типов рака. При этом при каждой последующей обработке концентрацию препарата увеличивали. Таким образом исследователи смоделировали несколько курсов химиотерапии, которые больные проходят во время лечения. В результате выжившие после такой обработки клетки приобрели устойчивость к препарату.
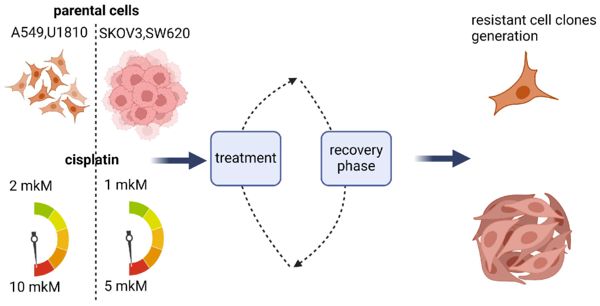
Схема создания устойчивых к химиотерапии линий раковых клеток
Авторы разработали методологию, которая позволяет определить реальный механизм устойчивости. Этот подход включает в себя совокупность быстрых и высокопроизводительных методов, дающих возможность анализировать жизнеспособность, интенсивность деления, дыхания и метаболизма клеток в реальном времени. Оказалось, что цисплатин практически перестает вызывать программируемую гибель клеток колоректального рака, выработавших устойчивость к этому препарату. При этом устойчивые клетки рака яичника и рака легкого «выбирают» другой путь: замедляют деление и тем самым избегают смерти, поскольку цисплатин активирует гибель только делящихся клеток. Это говорит о том, что раковые клетки разного происхождения используют неодинаковые стратегии для приобретения лекарственной устойчивости.
«Используя разработанную нами методологию, мы обнаружили, что устойчивые к химиотерапии клетки рака легкого и рака яичника изменили темпы деления, чтобы преодолеть действие противоопухолевого препарата, в то время как клетки колоректального рака отличались пониженной чувствительностью к запуску апоптоза. Таким образом, полученные данные наглядно продемонстрировали, что причин лекарственной устойчивости может быть несколько, и это важно учитывать при разработке новых методов борьбы со злокачественными опухолями», — рассказывает руководитель проекта, поддержанного грантом РНФ, Борис Животовский, доктор биологических наук, профессор, руководитель лабораторий исследования механизмов гибели клеток ИМБ РАН им В.А. Энгельгардта и МГУ им. М.В. Ломоносова.
«В дальнейшем мы планируем исследовать причины устойчивости к химиотерапии при других типах рака. Это поможет понять, как бороться с лекарственной устойчивостью в каждом конкретном случае, а потому повысить шансы пациентов с онкологическими заболеваниями на выздоровление», — комментирует участник проекта, поддержанного грантом РНФ, Гелина Копеина, доктор биологических наук, старший научный сотрудник лабораторий исследования механизмов гибели клеток ИМБ РАН имени В.А. Энгельгардта и МГУ имени М.В. Ломоносова.
Источник: РНФ.