Команда
ученых из Института молекулярной биологии РАН определила роль молекулы интерлейкин-6
в развитии аллергической астмы. Теперь она может стать новой мишенью для лечения
этой болезни. Результаты работы опубликованы в журнале Frontiers in Immunology.
Исследования поддержаны грантом Российского научного фонда
(РНФ).
«Астма – гетерогенная болезнь, врачи спорят о том,
сколько там субтипов, и чем они отличаются. Не понимая этого, трудно надеяться
на выбор оптимальной терапии. Наша генетическая работа, выполненная на
мышах с отредактированным геномом, проливает свет на эту проблему и выявляет
молекулярные механизмы, позволяющие различать субтипы астмы», – рассказывает
Сергей Недоспасов, руководитель проекта, академик РАН, доктор
биологических наук, заведующий лабораторией молекулярных механизмов иммунитета
Института молекулярной биологии им. В.А. Энгельгардта (ИМБ) РАН.
Около 300 миллионов человек во всем мире страдают от
астмы – одного из самых распространенных хронических заболеваний легких в
развитых странах. Причиной возникновения астмы считается неадекватный ответ
иммунной системы на аллергены: пыльца деревьев, трав, плесневые грибки, перхоть
кошек и собак, пылевые клещи. Это приводит к хроническому воспалению, сужению бронхов
и нарушению дыхания. Задача ученых-иммунологов – разобраться, какие внутренние
сигналы и при участии каких типов клеток направляют развитие иммунного ответа
при астме. Понимая «молекулярный язык» коммуникации клеток, основанный на
выработке в организме специальных белков – цитокинов, иммунным ответом можно
управлять, то есть блокировать «неадекватные» сигналы и «переключать» течение
заболевания с тяжелого на более легкое.
Клинические анализы образцов мокроты больных
бронхиальной астмой показывают высокое содержание интерлейкина-6 – одного из ключевых
показателей воспалительных процессов в организме. Поэтому ученые из лаборатории
молекулярных механизмов иммунитета ИМБ РАН задались вопросом – какие иммунные
клетки его вырабатывают, и как повлияет его блокировка на течение болезни.
Известно, что цитокины, порожденные одними клетками
иммунитета, могут подавлять воспаление, а другими – запускать его.
«Одно из направлений в исследовании «языка»
цитокинов состоит в соотнесении их «полезных» и «болезнетворных» сигналов с
конкретными типами клеток-продуцентов. Эта парадигма сформировалась в течение
последних 10–15 лет при изучении другой молекулы – фактора некроза опухоли, – говорит
Сергей Недоспасов. – Например, при ревматоидном артрите молекулы фактора
некроза опухоли из одних клеток – макрофагов – запускают процессы воспаления, а
из других – лимфоцитов – наоборот, могут их подавлять. Мы предположили, что
аналогичные закономерности можно найти и для интерлейкина-6».
Эксперименты проводили на уникальных
генно-модифицированных мышах, в которых «выключили» производство интерлейкина-6
только в определенном типе иммунных клеток – дендритных клетках (представляющих
чужеродные объекты важным клеткам иммунной системы – Т-лимфоцитам) или
макрофагах («пожирающих» чужеродные объекты). Создать таких мышей помогли коллеги
из Испании. Чтобы вызвать астму, мышам вводили экстракт пылевого клеща –
аллергена, который чаще всего отвечает за возникновение астмы у человека.
«Также, как и у человека, у мыши регулярный контакт
с пылью, и живущими в ней пылевыми клещами, вызывает раздражение слизистых
оболочек дыхательных путей и активацию специализированных клеток иммунной
системы, Т-хелперов второго типа. Они помогают бороться с аллергией и
привлекают в пораженные ткани воспалительные иммунные клетки: эозинофилы,
В-клетки и базофилы, – объясняет Екатерина Губернаторова, первый автор статьи,
младший научный сотрудник ИМБ РАН, аспирант кафедры иммунологии Биологического
факультета МГУ. – Однако, помимо эпителия, в тканях легкого есть и более
«разборчивые» сенсоры чужеродных молекул – макрофаги и дендритные клетки.
Подавая различные цитокиновые сигналы своим «соседям», они контролируют силу и
качество иммунного ответа, и интерлейкин-6, несомненно, является важным
«словом» в языке поступающих от них инструкций».
Ученые доказали, что интерлейкин-6 из макрофагов помогает
формировать наиболее распространенный ответ Т-хелперов второго типа, в котором
главную роль играют клетки-эозинофилы – одни из белых клеток крови, или
лейкоцитов. А интерлейкин-6, производимый дендритными клетками, участвует в
развитии другого, более тяжелого субтипа астмы, опосредованного Т-хелперами
семнадцатого типа, которые способны привлекать в легкие нейтрофилы. Нейтрофилы
– это наиболее многочисленный тип белых клеток крови, а при тяжелой астме они
поддерживают длительное незаживающее воспаление в легких. Именно поэтому для
такого субтипа болезни пока что не существует эффективного лечения. Таким
образом, интерлейкин-6 в будущем может стать новой мишенью терапии астмы, в
особенности, подтипа, связанного с накоплением нейтрофилов в дыхательных путях.

Фото: Екатерина Губернаторова, первый автор статьи,
младший научный сотрудник Института молекулярной биологии РАН, аспирант кафедры
иммунологии Биологического факультета МГУ.
Источник: пресс-служба РНФ.
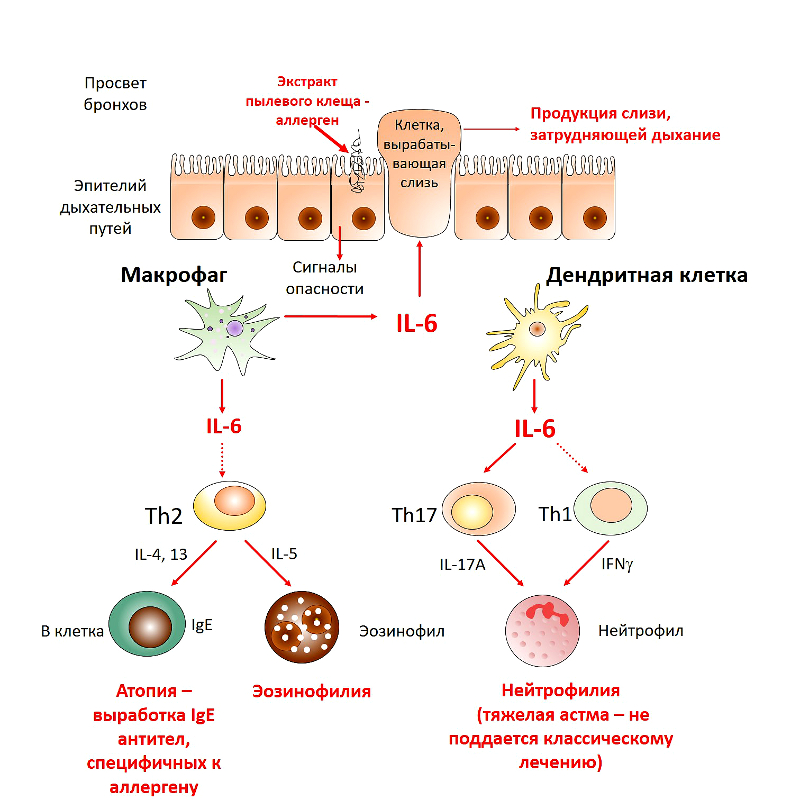
Схема исследования.
Источник: Марина Друцкая.